東京女子医科大学附属足立医療センター検査科光学診療部(内視鏡内科)では、早期大腸がんや大腸腫瘍に対して大腸内視鏡的粘膜下層剥離術(ESD)を積極的に行なっております。通常、20mm以下の早期大腸がんや腫瘍は、従来から行なわれてきた内視鏡的粘膜切除術(EMR)という、ワイヤーをかけて切除する方法で切除できます。しかし、早期大腸がんでも20mmを越える大きなものや、20mm以下でも線維化が強くEMR困難なもの、また通常の内視鏡治療では切除が困難な良性腫瘍に対しては、腹腔鏡補助下の大腸手術や開腹手術が行なわれてきました。当科では、このような病変に対しても、先進的機器や卓越した技術を用いて、腹部に傷をつけずにESDという方法で内視鏡的に治療を行なっています。
近年、保険診療として胃癌と食道癌に対しESDが行われるようになり、大きさに関わらず一括で腫瘍切除ができるようになっています。ESDは、病変の下(粘膜下層)に薬液を注入してスペースを作り、その部位を特殊な内視鏡機器を用いて粘膜下層を剥離して病変を切除する方法です。しかし、大腸ESDは、薄い大腸壁のため技術的に困難であったため、平成24年3月までは厚生労働省から、技術と設備が十分と認められた施設のみ施行できる先進医療としての治療が認められていました(全国で当センター検査科をふくめ78施設)。この治療成績に基づき、平成24年4月から、大腸ESDも厚生労働省の施設基準を満たした場合は保険診療として行なえるようになりました。
当科では2005年に大腸ESDを導入し、2018年5月現在までに約900例の早期大腸がんや大腸腫瘍の方に対して大腸ESDを行ない、良好な成績を収めています。100mm程度の大きさのものも切除可能であり、治療に要する時間は腫瘍径により異なりますが、平均50分でした。
合併症として、後出血が2.6%にありましたが、すべて内視鏡にて止血可能でした。穿孔による手術例は皆無であり、早期大腸癌でESDのみで治療を行った患者さんの治癒率は、99.7%と良好な成績を上げております。また、0.3%の方も2回目の内視鏡治療で根治されております。
切除された病変は、病理学的検査(顕微鏡検査)で詳しく調べられ、がんがあるかどうか、がんになりやすい腫瘍なのか、がんであれば悪性度はどうなのか、などをチェックします。完全に切除され、転移の危険性がないがんであれば、内視鏡治療で完治します。不完全な切除となった場合や、がんのタイプが悪く転移の危険性があると判断された場合は、腸のまわりのリンパ節を含めた腸切除の手術が必要となる場合があります。
尚、2018年4月の保険改定により、大腸ESDの保険適応は、“最大径が2cm 以上の早期癌又は最大径が5mm から1㎝までの神経内分泌腫瘍、また最大径が2cm 未満のものであっても線維化を伴う早期癌”に変更されました。 大きくても明らかな良性腫瘍では適応から外れ、分割的EMRの適応になります。しかし、確実に良性かどうかを判断することは容易ではなく顕微鏡レベルでの微小癌の存在を切除前に否定することは困難であるのが現状です。
早期大腸癌が疑われる場合や大きな大腸腫瘍の場合は、画像を持参いただき御紹介を受けられれば診察いたしますので、是非担当の先生にご相談ください。
- 入院期間
- クリニカルパスに基づき、一般的には4-5日間の入院を要します。
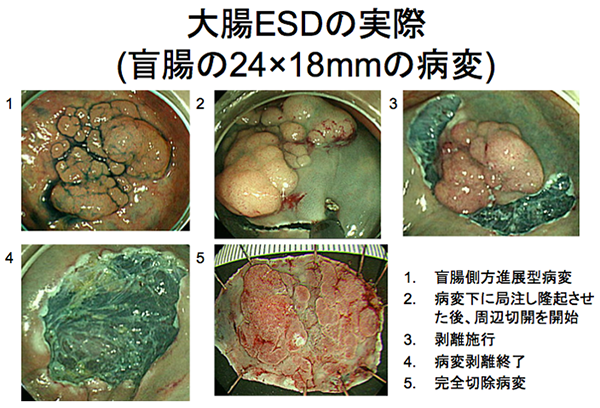
ESDの実際
(下記の要領で施行されます。検査時間は、腫瘍径により異なりますが、平均約70分です。)
もし、大腸ESDにつきお尋ねになりたいことがある方は、お気軽に検査科光学診療部までご連絡ください。

